Hirsutismus
Definition
Hirsutismus wird definiert als eine Behaarung bei Frauen, die dem männlichen Verteilungsmuster (Kinn, Oberlippe, Hals, Rücken, Brust, etc) ähnlich ist. Die Ausprägung kann von ganz mild bis sehr ausgeprägt reichen.
Einleitung
Wie bei vielen medizinischen Problemen gibt es einen fließenden Übergang zwischen dem was noch als "normal" betrachtet wird und einem Behaarungsmuster, das eventuell einer genaueren Abklärung und vielleicht auch einer Behandlung bedarf. Ob eine Frau eine normale, eine vermehrte oder eine krankhaft ausgeprägte Körperbehaarung hat, ist außerdem von der eigenen Einschätzung der betroffenen Person abhängig. So kann es vorkommen, dass krankhaft verstärkte Körperbehaarung vom männlichen Verteilungsmuster von manchen Frauen nicht als störend empfunden wird, während andere sich bereits durch eine nur geringe Mehrbehaarung ausgesprochen beeinträchtigt fühlen. Eine vermehrte Körperbehaarung kann mit anderen Störungen zusammen vorkommen, z.B. in Kombination mit Regelzyklusstörungen, fettiger Haut, Verringerung der Kopfbehaarung. Dem klinisch tätigen Arzt stehen mehrere Tabellen und Schemata zur Verfügung, um den Schweregrad der Störung zu ermitteln.
Es gibt viele Faktoren, von denen das Haarwachstum abhängig ist. Bei den genannten Problemen ist mit dem Arzt zu besprechen, inwieweit empfundene Beschwerden tatsächlich z.B. durch erwartete und tolerierbare Nebenwirkungen von Medikamenten auftreten oder ob z.B. hormonelle Störungen verantwortlich sein können.
Zu viel männliche Hormone?
Im Folgenden soll auf Gründe für vermehrten Haarwuchs am Körper eingegangen werden, denen eine Veränderung des Hormonstoffwechsels zugrunde liegt. Ein Überschuss an sogenannten männlichen Hormonen (Androgene mit dem Hauptvertreter Testosteron) führt oft nicht nur zu vermehrtem Haarwuchs oder einem "Damenbart", sondern kann auch einen Haarausfall auf dem Kopf verursachen, Zyklusstörungen oder eine sog. "unreine Haut" mit Akne. Der Begriff "männliche Hormone" ist insofern irreführend als auch Frauen Testosteron bilden, normalerweise jedoch in deutlich geringeren Mengen als dies bei Männern der Fall ist.
Abbildung 1: Hauptbildungsorte für die Androgene sind bei der Frau v.a. die Nebennieren und teilweise auch die Eierstöcke. Sie gelangen über den Blutkreislauf zu den jeweiligen Zellen des Körpers (z.B. der Haut oder Haarwurzelzellen) und können dort ihre Wirkung vermitteln.

Die wichtigsten Androgen-produzierenden Organe bei der Frau sind die Nebennieren und in geringerem Umfang auch die Eierstöcke (Ovarien), aber auch das Fettgewebe. Während einer Schwangerschaft kommen als Hormonquelle auch die Plazenta ("Mutterkuchen") und das sich entwickelnde Kind infrage. Verkomplizierend kommt hinzu, dass männliche (Androgene) in weibliche Hormone (Östrogene) umgewandelt werden und dass die männlichen Hormone über einen Rezeptor (Andockstelle auf den Zellen) ihre Wirkung entfalten (Abbildungen 1 und 2). Beide Funktionen können ebenfalls gestört sein: Eine verringerte Umwandlung oder/und der Abbau der männlichen Hormone bzw. eine gesteigerte Aktivität des Rezeptors für die männlichen Hormone können zu einem Hirsutismus beitragen. Die männlichen Hormone werden zu einem hohen Anteil an Eiweißmoleküle gebunden, was deren Transport erleichtert. Ist diese Bindung verändert, wird das Gleichgewicht aus freien aktiven und gebundenen inaktiven Hormonen beeinflusst. Dies kann dazu führen, dass bei gleicher Gesamtmenge an männlichen Geschlechtshormonen unterschiedliche Aktivitäten zu finden sind. Dieses komplizierte System macht es mitunter sehr schwer, genau herauszufinden, wo die Störung sitzt. Für eine effektive Therapie ist aber die Aufklärung der Ursache des Hirsutismus von entscheidender Bedeutung. Hierbei helfen ausführliche Gespräche und die Untersuchung von Patientinnen, Blutabnahmen, Ultraschalluntersuchungen der Eierstöcke, hormonelle Funktionstests und ggf. auch ergänzende genetische Untersuchungen.
Wichtig für die Blutanalysen ist dabei, dass die Blutentnahmen morgens und in einer bestimmten Phase des Zyklus (kurz nach Einsetzen der Regelblutung) stattfinden und dass die Betroffenen keine Medikamente einnehmen, welche die Erkrankungen verschleiern können bzw. die Blutwerte "verfälschen". Dazu zählen Glukokortikoide ("Cortisonpräparate", einschließlich Salben und bestimmte Sprays zum Inhalieren), die "Pille", aber auch antihormonelle Therapien, Stoffe für den Muskelaufbau oder auch bestimmte Mittel gegen Pilzerkrankungen bzw. zur HIV-Therapie.
"Nicht klassisches AGS" (late onet AGS)
Der Begriff Adrenogenitales Syndrom (AGS) fasst eine Gruppe von Cortisolbildungsstörungen der Nebennieren zusammen, die mit Veränderungen der Bildung von männlichen bzw. weiblichen Geschlechtshormonen einhergehen. Abbildung 2 skizziert die Cortisolbildung ohne (A) und mit Störung (B). Das AGS wird durch beide Elternteile auf einmal auf das betroffene Kind vererbt und kann in verschiedenen Ausprägungsformen vorkommen, einer schweren Form oder einer milden Form, dem nicht-klassischen AGS (late-onset AGS). Wenn die Ausprägung sehr stark ist, dann kann sie bei weiblichen Kindern auch zur Vermännlichung führen - daher der Name. Die schwere Form wird in der Regel in der frühen Kindheit diagnostiziert, die milde Variante macht häufig erst ab der Pubertät oder im jungen Erwachsenenalter Symptome.
Aber auch diese Situation lässt sich typischerweise durch hormonelle Stimulationstests und Laboranalysen und durch genetische Untersuchungen nachweisen.
Am häufigsten ist der sog. "21-Hydroxylase-Defekt". In Abhängigkeit vom Ausmaß der Störung, kann sich neben dem Hirsutismus auch ein Ausfall des Kopfhaares, Akne oder Zyklusunregelmäßigkeiten ergeben bis hin zu einem unerfüllten Kinderwunsch. Gelegentlich ist der Blutdruck etwas niedriger als bei anderen Menschen, mit Schwindel oder gar Schwarzwerden vor den Augen. Wenn die Störung darüber hinausgeht, kann auch das Brustwachstum beeinträchtigt sein.
Abbildung 2A: Die Bildung von Cortisol ist normal.
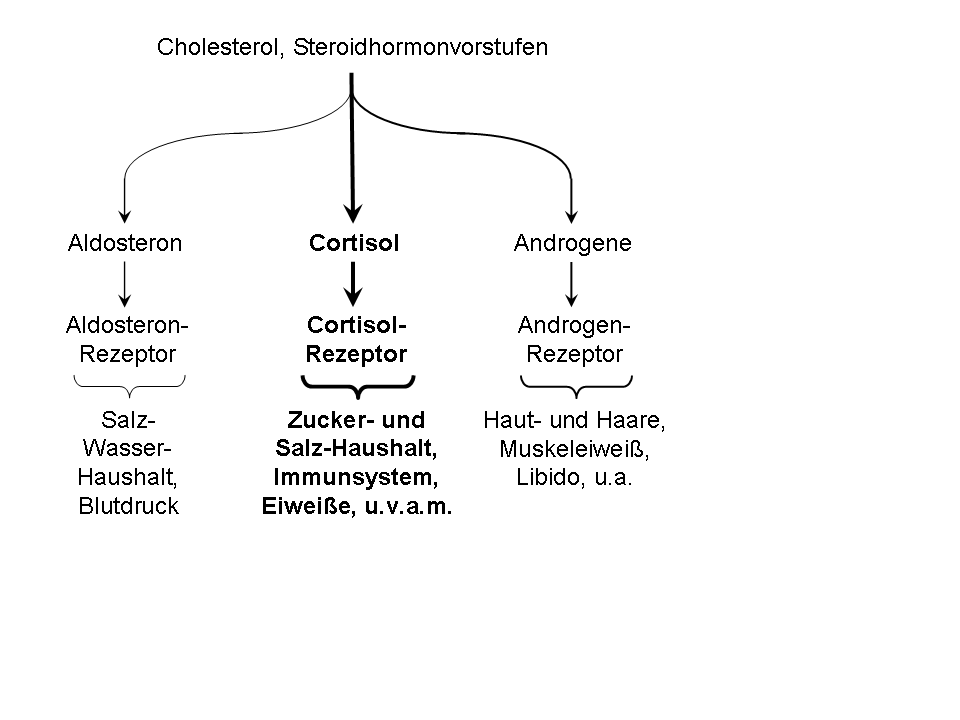
Abbildung 2B: Die Bildung von Cortisol ist durch ein träges Enzym behindert. Die Vorstufen nehmen deshalb den Weg in einen anderen Synthesepfad: Androgene.

Abbildung 2C: Die Bildung von Cortisol ist normal, die Bildung der Androgene ist ebenfalls normal, aber der Androgenrezeptor ist "hyperaktiv".

Da bei nachgewiesenem Gendefekt die Möglichkeit der Vererbung auf die eigenen Kinder besteht, ist ein genetisches Beratungsgespräch manchmal notwendig, um die Familien- und Therapieplanung erfolgreich umzusetzen.
"PCO-Syndrom (PCOS)" - Syndrom der polyzystischen Ovarien
Beim PCO-Syndrom werden die männlichen Hormone in den Eierstöcken gebildet. Wie die Synthesestörung zustande kommt, ist noch nicht ganz geklärt. Eine Hypothese geht davon aus, dass Probleme beim Regelzyklus zu einer anhaltenden Anregung der Hormonsynthese in den Eierstöcken und damit zur vermehrten Bildung männlicher Geschlechtshormone führen. Zyklusstörungen und Umbauvorgänge in den Eierstöcken mit Zystenbildung stehen deshalb im Vordergrund und lassen auf diese Erkrankung schließen. Allerdings gibt es beim PCO-Syndrom unterschiedliche Varianten. Eine der Varianten ist mit einer Neigung zu Zuckerstoffwechselstörungen assoziiert. In vielen Fällen wird deshalb getestet, ob der Zuckerwert im Blut erhöht ist oder gar ein Diabetes mellitus vorliegt. Bei solchen Stoffwechselkrankheiten kann das Bindungsverhalten der Hormone verändert sein.
Tumoren
Es besteht die seltene Möglichkeit, dass Tumoren der Nebenniere oder der Eierstöcke zu einer vermehrten Produktion männlicher Hormone führen.
Therapie
Die Therapie richtet sich nach der Ursache der Störung. Beim nicht-klassischen AGS (late-onset) kann man durch den Ersatz des fehlenden Hormons Cortisol die Produktion der Androgene in der Nebenniere bremsen. Alternativ können Medikamente eingesetzt werden, die die Wirkung oder den Transport von männlichen Hormonen beeinflussen. Bei seltenen Nebennierentumoren oder Tumoren an den Eierstöcken wird die Quelle der Androgene durch eine operative Therapie entfernt. Sind die Eierstöcke die Quelle der Androgene, kann bei Vorliegen eines Syndroms der polyzystischen Ovarien (PCOS) durch die Zufuhr von Östrogenen (z.B. in Form einer "Pille") die Hormonproduktion in den Eierstöcken gebremst werden, in Kombination mit einem Gestagen, das die Testosteronwirkung am Rezeptor blockiert. Bei Frauen nach den Wechseljahren kann eine Überaktivität der Eierstöcke auch durch andere Hormone gebremst werden. In Abhängigkeit der Lebenssituation, des Beschwerdebildes oder der Anwesenheit begleitender Erkrankungen werden häufig individuelle Therapien gesucht. Wegen möglicher Nebenwirkungen, wird bei den Glukokortikoiden ("Cortisonpräparaten") oft eine niedrig dosierte Therapie durchgeführt und manchmal auch nur für eine vorübergehende Zeit, z.B. zur Erfüllung eines Kinderwunsches. Oft kann man aber auch - bei milden Nebennierenstörungen - eine Hormontherapie mit der Pille durchführen, weil durch die Pille die männlichen Hormone verstärkt gebunden werden und ihre Wirkung abgeschwächt wird. Wenn ein Problem im Zuckerstoffwechsel vorliegt, findet oft eine Diabetestherapie Einsatz (z.B. mit Metformin). Darüber hinaus werden diese Therapien auch häufig kombiniert, und es gibt zusätzlich die Möglichkeit, den Androgenrezeptor zu blockieren. Insgesamt sind die therapeutischen Möglichkeiten sehr vielfältig, insbesondere wenn noch kein Kinderwunsch verfolgt wird. Leider ist aber durch die Komplexität des Stoffwechsels der Androgene nicht jeder Fall aufklärbar, und nicht immer kann man den Patientenwünschen gerecht werden. Auch ist es so, dass verschiedene Therapieformen für manche Störungen nur in einem kleinen Umfang getestet wurden, wodurch der zugelassene Einsatz der Medikamente oft begrenzt ist und mit den Patienten als Ausnahme besprochen werden muss. Die Behandlung gehört daher in die Hände eines kompetenten Arztes bzw. einer kompetenten Ärztin, die eine individuelle Untersuchung und Therapie planen werden.
Autoren:
Prof. Dr. Felix Beuschlein, München
Prof. Dr. Stefanie Hahner, Würzburg
Dr. nat. Mirko Peitzsch, Dresden
Prof. Dr. Nada Rayes, Berlin
Prof. Dr. Holger Willenberg, Rostock
PD Dr. Nicole Reisch, München
Prof. Dr. Marcus Quinkler, Berlin
für den Beirat der Sektion Nebennieren, Steroide und Hypertonus
